Удалить нельзя сохранить
Практический случай инфекционно-воспалительного осложнения после повторной процедуры нитевого лифтинга. Клиническая картина, алгоритм действий врача и результаты лечения.
Введение
Риск развития отсроченных (поздних) инфекционно-воспалительных осложнений после имплантации нитей сохраняется даже спустя длительный период. Тактика борьбы с ними зависит в первую очередь от наличия точки фиксации нити к плотным тканям и от особенностей клинического течения. Однако при работе с пациентами выявляются дополнительные обстоятельства, влияющие на выбор алгоритма лечения. Показателен следующий клинический случай.

Пациентка
Пациентка Т., 64 года, обратилась с жалобами на отёк в околоушной области, покраснение, умеренно выраженные болевые ощущения.
По данным анамнеза, в 2015 году в целях коррекции овала лица ей были установлены лифтинговые монофиламентные полипропиленовые нити. При выполнении процедуры использовали модифицированную технику подтяжки «петля в петле» [Рис. 1а]. Метод обеспечивает усиленный эстетический эффект и делает менее заметной складку кожи, образующуюся перед ушной раковиной в момент подтяжки.
В 2017 году в целях коррекции субментальной зоны пациентке имплантировали лифтинговые плетёные полиэфирные нити. Применялся вариант классической техники, предусматривающий соединение соответствующих концевых участков правой и левой нитей с помощью узлов на срединной линии шеи [Рис. 1b]. Метод позволяет сформировать шейный угол и подтянуть второй подбородок.
Симптомы воспаления, побудившие обратиться к врачу, возникли через год после второй процедуры. Травмы и общие заболевания, предшествующие осложнению, пациентка отрицает.
Диагностика
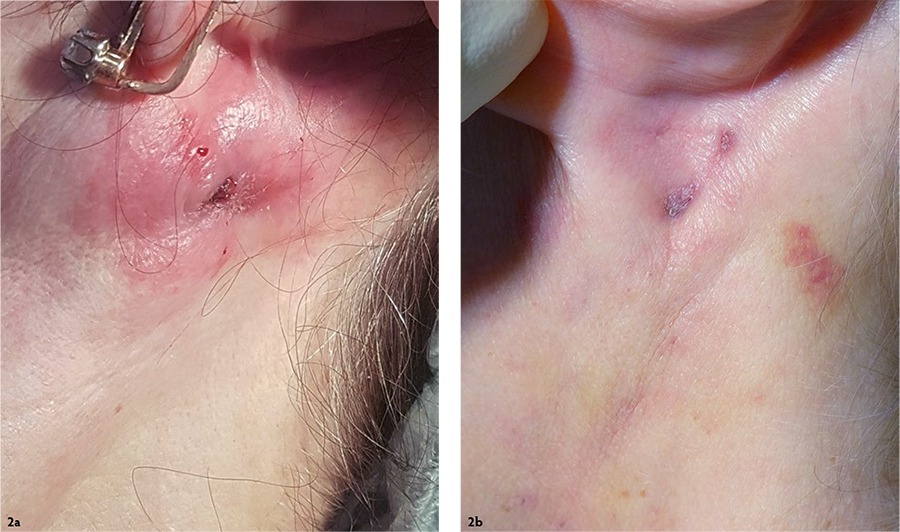
При осмотре: воспалительный инфильтрат в левой заушной зоне, ниже точки фиксации нити [Рис. 2а]. Подозрение на лигатурный свищ. Следы расчёсов и иных травматических повреждений кожи отсутствуют.
По нашим наблюдениям, к образованию локального очага воспаления в заушной области может привести трение внутренней поверхности замка серьги о поверхность кожи. Однако область соприкосновения серьги с кожей пациентки не совпадала с зоной воспаления, что свидетельствует о другой причине инфицирования. Это могло быть, например, гематогенное проникновение микроорганизмов из полости рта либо иного первичного очага инфекции, не замеченного пациенткой.
Протокол процедуры
Лечение провели в два этапа. На первом этапе добились значительного уменьшения воспалительного инфильтрата, что в дальнейшем облегчило поиск нити в мягких тканях. В данных целях провели курс общей антибиотикотерапии — пациентка в течение пяти дней принимала таблетки амоксиклава (по 1000 мг два раза в день).
После стихания воспалительных явлений приступили ко второму этапу — поиску и удалению нитей. Для местной анестезии использовали состав, содержащий антибиотик. Компоненты смешивали в следующем соотношении: 1 мл 30 % раствора линкомицина, 2 мл 2 % раствора лидокаина, 1 мл физраствора. Во время процедуры два узла плетёной нити, расположенные на срединной линии шеи, вывели наружу и срезали. Подтягивая концевые участки нити со стороны воспаления, определили контур её расположения в зоне бифуркации. Затем через проколы нить вывели наружу с помощью крючка и удалили.
При наличии имплантированных монофиламентных нитей воспалительный процесс не склонен к рецидивированию, поэтому их по возможности оставляют в тканях. Однако в ходе поиска плетёной нити небольшой участок монофиламентной нити непреднамеренно был выведен наружу. Во избежание разноса инфекции было решено не погружать его обратно в воспалённые ткани и удалить всю нить. В пользу данного решения сыграло то обстоятельство, что остались неизвестными источник инфекции и провоцирующие факторы.
Для удаления монофиламентной нити выполнили дополнительный прокол перед ушной раковиной на уровне козелка. Через прокол с помощью крючка извлекли наружную и внутреннюю части петли. Концевые фрагменты нити с насечками удаляли из мягких тканей с осторожностью, не допуская их разрыва. Участок нити, выведенный на поверхность кожи, фиксировали иглодержателем. Аккуратно поворачивая иглодержатель вокруг продольной оси, наматывали на него несколько витков. При этом кожа смещалась вверх. С помощью массажа её разглаживали, срывая с насечек. Данную манипуляцию повторяли несколько раз, до момента полного извлечения фрагмента нити.
Результат коррекции
Проведённый после завершения процедуры осмотр показал, что одностороннее удаление нитей не привело к диспропорции лица. Возможно, воспалительный процесс способствовал уплотнению мягких тканей с формированием очагов фиброза, поддерживающих эффект подтяжки. Этот феномен нами был отмечен и ранее, при лечении других пациентов с инфекционно-воспалительными осложнениями после нитевого лифтинга.
В связи с отсутствием асимметрии не стали удалять нити на противоположной стороне. Лицо пациентки сохранило свои пропорции и в дальнейшем, после рассасывания воспалительного инфильтрата.
Проведена местная антибиотикотерапия: выполнена однократная инъекция 30 % раствора линкомицина, назначены мазевые повязки с банеоцином. Через три недели с момента начала лечения воспалительный инфильтрат рассосался, в области выхода свища сформировалась корочка [Рис. 2b]. Наступило выздоровление.
Заключение
Таким образом, тактику врача определило несколько обстоятельств, проявившихся при работе с пациенткой. В результате осмотра не удалось достоверно установить, какая нить спровоцировала воспаление — плетёная или монофиламентная. Практика показывает, что стойкие инфекционно-воспалительные осложнения наиболее характерны для плетёных нитей, которые следует удалять всем пациентам, независимо от клинической симптоматики воспаления. При выполнении процедуры это стало главной задачей.
Остались неизвестными и ворота инфекции, что сыграло роль в принятии решения об удалении обеих нитей со стороны воспаления. Нити удаляли с учётом наличия в мягких тканях образцов с разной текстурой — гладких и с выступами. Месторасположение точек прокола зависело от схемы имплантации.
Свои коррективы в ход лечения внесли и выявленные особенности воспалительных явлений у пациентки. С одной стороны, потребовалось проведение антибиотикотерапии не только в момент выполнения процедуры удаления нитей и после неё, но и перед процедурой. С другой стороны, удаление нитей не привело к провисанию тканей и асимметрии лица, в связи с чем отпала необходимость проведения аналогичных манипуляций на противоположной стороне.
Авторы:
Алексей Кодяков, врач-косметолог, пластический хирург, Санкт-Петербург.
Павел Фёдоров, пластический хирург, врач-косметолог, Санкт-Петербург.
Журнал: Облик. Esthetic guide №5(28)
