Диодный лазер: терапия сосудистых патологий
Обзор сосудистых патологий для облегчения диагностического поиска и определения методов терапии. Клиническое наблюдение коррекции телеангиэктазий диодным лазером.
Введение
Независимо от возраста и пола пациентов, одна из частых жалоб у врача-косметолога — патологически расширенные сосуды кожи. Клиническая картина может быть разнообразна: отдельные застойные акцентные веточки капилляров, сосудистые звёздочки, красные точки, общий эритематозный фон кожи лица, «эритема стыда».

Виды сосудистых патологий
Сосудистая патология кожи подразделяется на две большие группы. Первая группа — сосудистые дисплазии. Они, в свою очередь, подразделяются на первичные и вторичные (приобретённые). Вторая группа представлена сосудистыми новообразованиями: доброкачественными и злокачественными [Табл. 1].
Среди всего многообразия заболеваний чаще всего встречаются телеангиэктазии. Это стойкое расширение сосудов кожи небольшого калибра (артериол, венул, капилляров) невоспалительной природы, проявляющееся полиморфно извитыми и расширенными сосудами [2] . При первичном обращении пациента очень важно определить, является ли элемент самостоятельным образованием и представляет собой лишь косметологический дефект либо входит в состав симптомокомплекса.
Телеангиэктазии классифицируются по трём группам [3] :
- эссенциальные (идиопатические),
- симптоматические при различных заболеваниях,
- врождённые и наследственные синдромы и заболевания, сопровождающиеся сосудистыми аномалиями. Также сосудистые образования можно подразделить на две группы по источнику происхождения: артериальные капилляры и венулы. При осмотре их можно различить по цвету. Если сосуд тонкий, красного оттенка, не возвышается над поверхностью кожи, а его диаметр не превышает 0,2 мм, то это артериальный капилляр. Венулярные телеангиэктазии, как правило, синих оттенков, имеют чуть более широкий диаметр и могут выступать над поверхностью кожи. При длительно существующем высыпании со временем может происходить трансформация клинической картины капиллярных телеангиэктазий. Из-за попадания венозной крови в условиях хронического повышения гидростатического давления в артериальную часть петли цвет из изначально красного становится синим [4].
Один из залогов успешной коррекции — правильное определение вида патологии и понимание, на каком уровне в коже она находится.
Материалы и методы
Принимая решение о методах терапии после постановки диагноза, следует опираться на рекомендации с высоким уровнем степени достоверности доказательной медицины. Метод выбора при большинстве патологий — световые методики, которые могут как воздействовать на патогенез заболевания, так и выступать в роли вспомогательной терапии для коррекции косметологических дефектов.
Мишенями-хромофорами при лазерной терапии сосудистой патологии будут выступать гемоглобин и оксигемоглобин. Следует понимать, что эффект может наступать благодаря двум разным механизмам: фототермическому и фотоакустическому. Последний наступает за счёт передачи мишени большого количества энергии за короткий промежуток. Это формирует фотодинамический удар, приводящий к разрыву стенки сосуда и выходу его содержимого в ткани, вследствие чего клинически мы наблюдаем петехии и синяки. Фототермический механизм формируется при более медленном нагреве хромофора. Кровь при нагревании образует тепловой коагулят — аморфное скопление повреждённых и агглютинированных эритроцитов и компонентов плазмы, которыми в дальнейшем тромбируется просвет. В течение 10–14 дней стенки сосуда фиброзируются. Именно с этим связан запрет в постпроцедурный период посещения бань, саун, массажа лица и других мероприятий, приводящих к расширению сосудов и возможному возобновлению кровотока. Специалисты по сей день ведут дискуссии о том, является фотоакустический эффект при работе нежелательным осложнением или нет.
Виды лазеров в работе с сосудами
Сегодня в распоряжении врача-косметолога имеются разные аппараты и разные длины волн для работы с гемоглобином и оксигемоглобином. У каждого аппарата свои преимущества.
Самые распространённые аппараты на практике — IPL. В работе с сосудистой патологией используются фильтры в диапазоне 550–570 нм. Врачи чаще работают IPL-аппаратами на коже лица с поверхностно расположенными сосудами. Однако часто при сочетании сосудов разного калибра в одной зоне трудно подобрать оптимальные параметры, и на выходе образуются гематомы.
Неодимовый лазер с длиной волны 1064 нм чаще используется в работе на ногах, с более крупными сосудами[6] . Здесь из-за высоких энергий в работе есть риск появления рубцов.
Длина волны 755 нм (александритовый лазер) имеет большую глубину воздействия — до 3 мм и используется при работе с телеангиэктазиями ног, но имеет ограничения в использовании у пациентов с тёмными фототипами кожи [7, 8] .
Наиболее универсален в применении диодный лазер, длины волн в таких устройствах колеблются от 800 до 983 нм. Портативная система «Кристалл», KN CRN (KN Tech, Россия) — мультиплатформа, решающая множество эстетических задач: удаление татуировок и новообразований, работа с гиперпигментацией и акне.
С помощью фокусирующей насадки проводится чреcкожная коагуляция сосудов и сосудистых новообразований как на коже лица, так и на коже ног. Для навигации используется красный свет, его интенсивность и размер пятна легко корректировать. Работа с сосудами осуществляется на мощности 20 Вт, длительность импульса 0,040–0,080 с.
При воздействии лазерного излучения на сосуды происходит нагрев гемоглобина (окси- и дезокси-), что в свою очередь приводит к нагреву и последующей коагуляции сосуда.
При проведении процедуры лазерной коагуляции сосудов анестезия не требуется, поскольку она стимулирует сосудистую реакцию, что может привести к искажению клинической картины. Для снижения местной чувствительности при необходимости можно использовать гель для ультразвуковых исследований средней вязкости.
Недопустимо перед проведением лазерной коагуляции сосудов обрабатывать кожу в проблемной зоне антисептиками с содержанием изопропилового или этилового спирта. Для обработки используют водный раствор хлоргексидина 0,05 %. После процедуры можно обрабатывать кожу средствами на основе декспантенола (кремы «Декспантенол», «Бепантен», «Бепантен +»), избегая интенсивных массирующих движений.
Визуально результат процедуры оценивается как положительный в двух случаях: во-первых, исчезновение телеангиэктазий сразу после процедуры, во-вторых, изменение цвета сосудистого рисунка на более тусклый и тёмный.
Окончательный результат оценивается через 10 дней.
Клинический случай
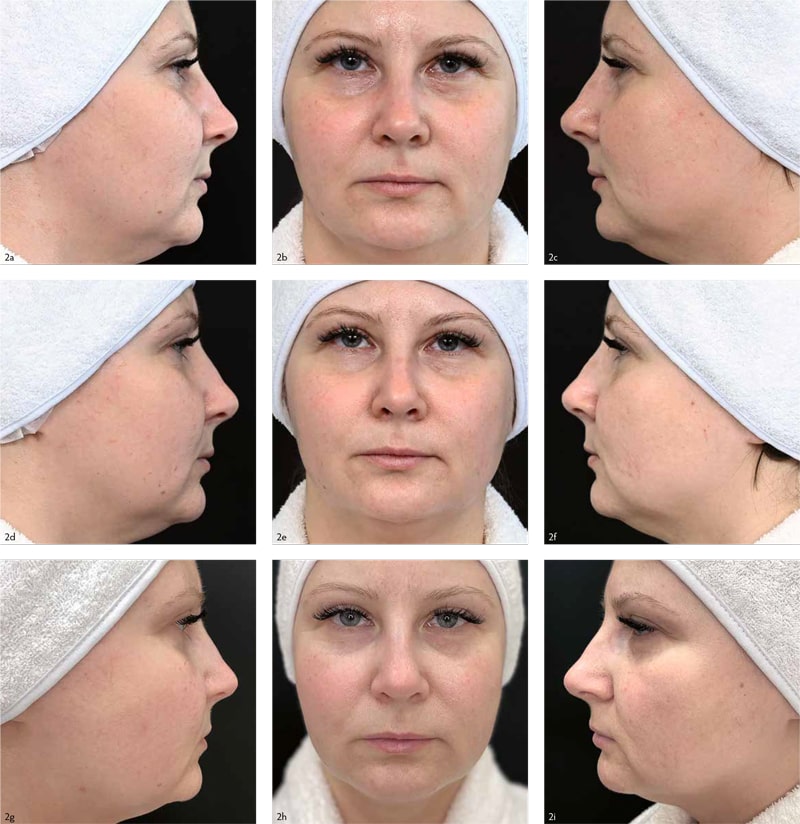
Пациент — женщина, 40 лет. Обратилась на приём с жалобами на выраженный сосудистый рисунок на коже лица и ног. Подобная клиническая картина существует в течение трёх лет с постепенной отрицательной динамикой. Самостоятельно какие-либо лечебные манипуляции не применяла. Сопутствующей патологии нет. Из анамнеза известно, что в возрасте 30 лет страдала акне тяжёлой степени течения, пропила курс «Акнекутана» с положительным эффектом. Рецидивов заболевания не было. Фенотипически чувствительная кожа.
Локальный статус: патологический процесс на коже носит распространённый, невоспалительный характер. Локализуется на коже лица и бёдер, представлен множественными телеангиэктазиями в основном ярко-розового цвета, единичными — синюшного цвета.
Протокол процедуры
Процедура по коррекции сосудов выполнялась на аппарате KN CRN фокусирующей насадкой.
Перед процедурой было проведено очищение кожи разрыхляющей пенкой «Фикоцианин» для снижения эффекта рассеивания света.
Сосуды на коже лица были коагулированы с длительностью импульса 0,050–0,060 с. в зависимости от калибра. Для самых тонких сосудистых веточек была использована длительность импульса 0,040 с. Сосудистые звёздочки на нижних конечностях были проработаны на длительности импульса 0,095 с.
Во время процедуры субъективно пациент ощущала незначительные болевые ощущения, дискомфорта во время терапии не испытывала. Даны рекомендации по режиму, использованию защиты SPF 50 и препарата для домашнего ухода с фотосенсибилизатором «Фикоцианин».
Аппарат KN CRN удобен работе, так как имеет компактное основание с возможностью работы с разными патологиями: расширенные сосуды, гиперпигментация, новообразования кожи и работа по телу. С применением различных параметров телеангиэктазии могут быть одинаково успешно коагулированы как на теле, так и на коже лица.
У пациента в описанном клиническом случае сразу после проведённой процедуры отмечается гиперемия и отёк вдоль обработанных сосудов, что является индивидуальной реакцией на проведённую обработку и связано с повышенной реактивностью кожи. Такая реакция наблюдается у 30 % пациентов. Через 10–15 минут после уменьшения отёка и гиперемии местами уже видно[Фото 1] , что ствол сосуда имеет тёмный тусклый оттенок, что является признаком того, что процедура прошла с положительным эффектом.
Спустя 10 дней после проведения процедуры телеангиэктазии в обработанной зоне отсутствуют[Фото 2] .
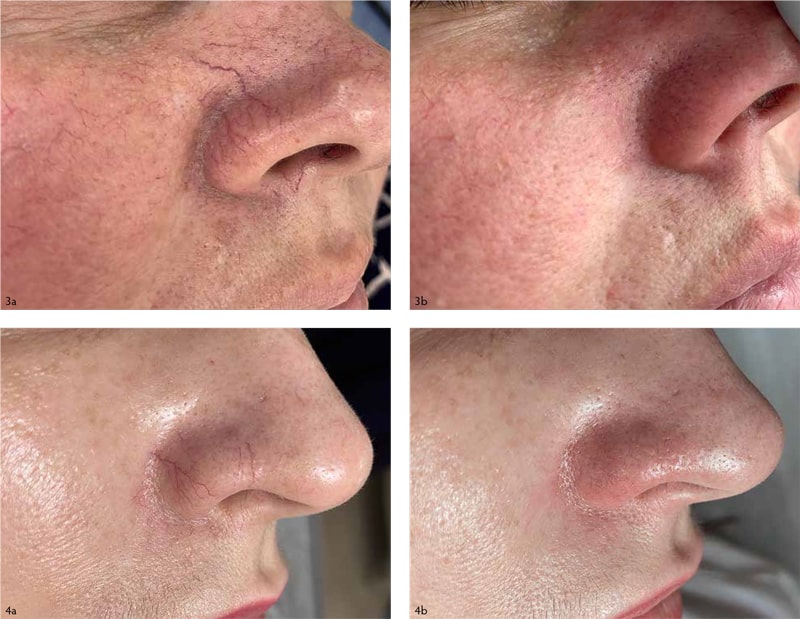
На фотографиях 3 и 4 продемонстрирована коагуляция сосудов на чувствительной зоне — крыло носа. Пациент № 2: женщина, 48 лет, розацеа, жалобы на выраженный сосудистый рисунок кожи щёк, носа в течение 1,5 лет. Пациент № 3: женщина, 37 лет, принимает КОК, жалобы на телеангиэктазии. Обе процедуры были проведены на таких же параметрах, что и у пациента из клинического примера с разницей в том, что был использован гель для УЗИ с целью снижения болевых ощущений, учитывая локализацию. Во всех случаях сразу после процедуры отмечено значительное уменьшение визуального проявления телеангиэктазий.
Также обращаем внимание, что отёк и гиперемия у пациентов 2 и 3 через 15 минут после процедуры полностью отсутствует.
Автор: Валентина Петунина, к. м. н., доцент, врач-дерматовенеролог, Москва
Полную версию статьи вы можете прочитать в журнале Облик. Esthetic Guide №1(50), стр. 86–89
