Сочетанное применение ботулинотерапии и геля «Коллост» при коррекции дермальных заломов
Введение
Использование ботулотоксина с целью коррекции морщин-динамики, мимических стереотипов и гипертонуса мышц давно является «золотым стандартом» косметологии. Влияя на этиологию возникновения дермальных заломов, БТА по праву занимает лидирующие позиции в списке инъекционных методик. Однако когда у пациента наблюдаются морщины-статики, связанные с изменением качества кожи, одним нейропептидом, к сожалению, не удаётся полноценно решить эстетическую проблему.
Необходимо привлекать прочие варианты воздействия, которые бы влияли не только на причину, но и на следствие.
Востребованные методики
Наиболее востребованные методики коррекции дермальных заломов:
- лазерная шлифовка и химические пилинги срединного уровня — работают за счёт регенеративного и ретракционного воздействия. Минусы: чаще всего подразумевают период реабилитации, связанный с гиперемией, отёком и шелушением, невозможность использования в одну процедуру с ботулинотерапией;
- контурная пластика биодеградируемыми филлерами (ГК) — работает за счёт поднятия дна залома и сокращения его глубины. Минусы: определённые риски связанные с получением компрессионно-эмболического и компрессионно-ишемического синдромов.Учитывая, что анатомически трассы сосудов чаще всего локализуются в проекции борозд и складок лица, инъецирование ретикулированных препаратов, например, в зону межбровья, по морщине, является небезопасной процедурой;
- мезотерапия и её разновидности (биоревитализация, биореструктуризация и прочее) — работает на усиление синтеза коллагенового волокна за счёт активации рецепторов на поверхности фибробластов. Минусы: курсовая процедура с большим количеством сеансов и небольшими интервалами между сессиями, период реабилитации, связанный с визуализацией в течение нескольких суток «депо» препарата.
Каждая методика, бесспорно, имеет свои плюсы применения и лучше всего работает в тандеме с другими при выстраивании сочетанных программ. В рамках данной статьи предлагается к рассмотрению комплексное воздействие на причину и следствие мимической активности с помощью БТА и коллагенсодержащего материала «Коллост».
За 14 дней до основной процедуры рекомендуется провести аллергическую тест-пробу: 0,1 мл внутрикожно инъецируется в область предплечья.
Препарат выбора
Среди биодеградируемых филлеров наиболее часто используются препараты на основе гиалуроновой кислоты и коллагена. Причем, казалось бы, при общей схожести применения препараты отличаются механизмом воздействия и рядом физико-химических свойств, таких как: длительность эффекта, характер визуальных изменений и так далее. Так, филлеры на основе гиалуроновой кислоты дают моментальный и достаточно длительный (в зависимости от ретикуляции) эффект и обладают вязкостью, эластичностью и когезивностью. Наполнители на основе коллагена, напротив, не обладают выраженной объёмной дения в тканях. Однако при детальном разборе механизма действия таких препаратов становятся очевидны те плюсы, которые невозможно получить от гиалуроновой кислоты.
Итак, коллаген — основной белок соединительной ткани, функция которого — создание трёхмерной внеклеточной матрицы, обеспечивающей прочный каркас дермы и нормальное протекание физиологических процессов в ткани. Проведённые гистологические и электронно-микроскопические исследования по изучению заживления раны показали, что коллаген инициирует усиление макрофагальной реакции и пролиферации фибробластов, активизацию синтеза РНК в клетках, инициирование синтеза гликозаминогликанов и неоколлагена, а также быстрый и интенсивный фибриллогенез, ускоренное формирование грануляционной ткани. Это обуславливает быстрое сокращение размеров раны и её эпителизацию.
«Коллост» — натуральный инъекционный коллаген, максимально приближенный по строению к коллагену человека, способствующий восстановлению дермы за счёт активации коллагеногенеза и улучшающий дермальные характеристики.
Механизм усиления синтетической активности клеток соединительной ткани под действием коллагена заключается в том, что продукты его распада стимулируют синтез элементов дермального матрикса: коллагеновых, эластических волокон и гликозамингликанов.
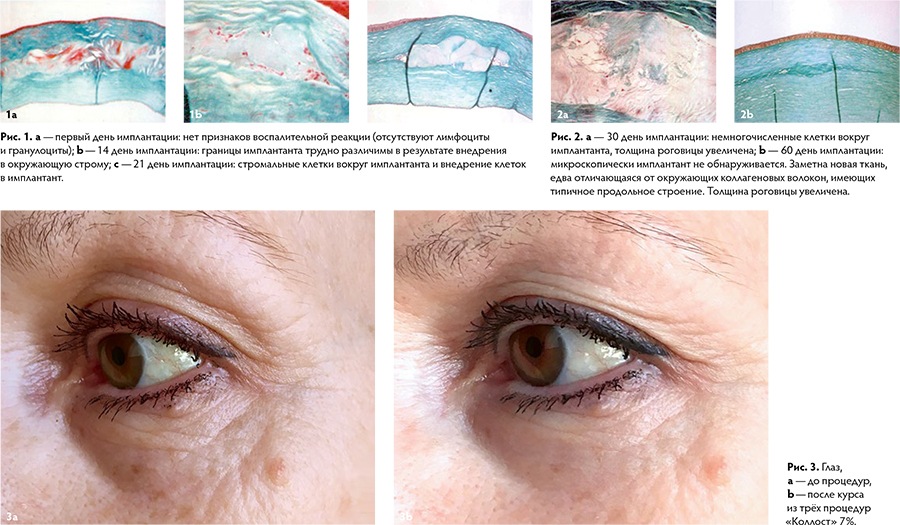
В исследованиях, проведённых российской фармацевтической компанией, 7 % коллагенсодержащий гель имплантировали в роговицу глаза кролика [Рис. 1–2]. В эксперименте был использован именно этот материал, так как роговица глаза кролика представлена волокнистыми структурами с преобладанием коллагеновых волокон I типа, как и в дерме человека, а это даёт возможность проецировать результаты исследования на процессы, происходящие в коже человека.
В исследовании было показано, что интеграция клеток дермы, обладающих синтетической активностью, в нативную коллагеновую биоматрицу инъецированного геля происходит на протяжении 30–45 дней. При этом процесс формирования правильно ориентированного коллагенового волокна, имеющего привычное для данной области дермы расположение волокнистых структур, завершается только через 60 дней.
Поэтому важно ориентировать пациента на то, что эффекты коллагенотерапии отсрочены, но не заставят долго ждать и станут очевидны в скором времени.
Механизм действия
- Асептический раневой процесс в области вмешательства, высвобождение медиаторов воспаления, приводящие к провоцированию ответной реакции организма в виде стимуляции фибриллогенеза в области коррекции.
- Пролиферация фибробластов и рост нервных волокон (усиление макрофагальной реакции) — резорбция макрофагами гетерологичного коллагена.
- Выработка термостабильного полипептидного фактора, усиливающего синтез ДНК и пролиферацию фибробластов.
- Стимуляция синтеза собственного коллагена и формирование нового аутодермального слоя. Он действует, как шаблон формирования новой ткани, обеспечивает направленный контакт эпителиальных клеток и фибробластов, создавая их оптимальную миграцию и ориентацию. Клетки, «заселившие» коллагеновую матрицу, начинают синтезировать собственный коллаген и другие компоненты межклеточного матрикса, которые постепенно замещают биоимплантат.
- Формирование трёхмерного матрикса: эластин — коллаген — гиалуроновая кислота — гликозаминокликаны — вода — эссенциальные элементы.
Рекомендации
Пациентам с небольшой и умеренной плотностью покровных тканей и областями с незначительной толщиной дермы (периорбитальная, зона шеи) больше подойдет гель «Коллост» 7 %. «Коллост» 15 % предназначен для пациентов с плотными покровными тканями, жирной пористой кожей.
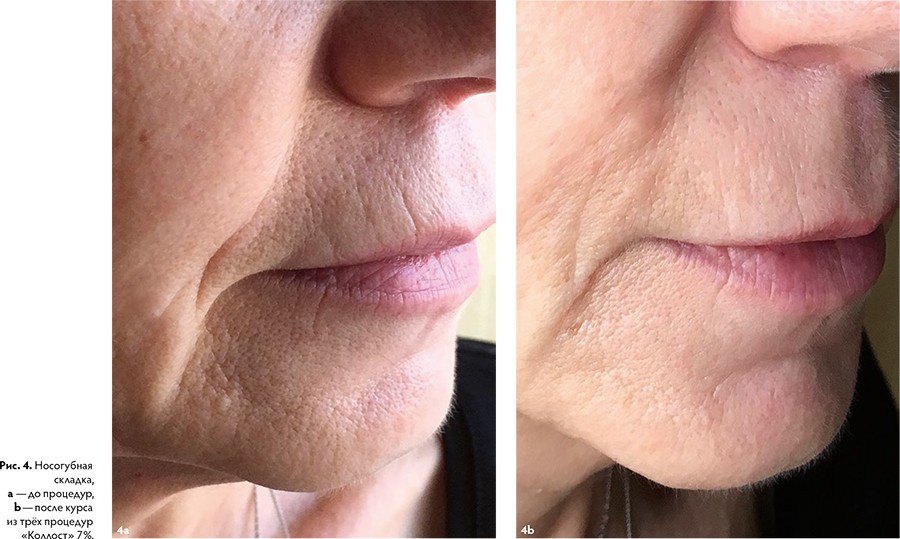
Протокол процедуры
Препарат вводится в линейно-ретроградной технике (вдоль морщины, залома) иглами 30-32G на 13 мм или в технике мультипунктурной (микропапульной) — здесь иглы 30-32G на 4 мм. Игла при попытке её поднять контурирует, при этом не светит металлическим блеском, введение препарата происходит до визуального контроля поднятия дна залома и с некоторой гиперкоррекцией.
Инъецирование геля «Коллост» при наличии глубокого залома, выраженного эластоза может быть совмещено с сепарацией дна залома от подлежащих тканей. Эта манипуляция проводится обычной иглой для инъекций размером 25G. Отделение уплотнённых тканей от окружающей здоровой кожи не только облегчает последующее введение препарата, но и приводит к стимуляции репаративных процессов, завершающихся физиологической ремодуляцией дермы.
Базовый курс: 3–5 процедур (в зависимости от длительности существования залома и его глубины). Поддерживающий курс: один раз в 3–4 месяца.
Перед процедурой рекомендуется предварительный разогрев материала до температуры 36–38 °C в термостате или на водяной бане.
Заключение
Гель «Коллост» в терапии дермальных заломов хорошо себя зарекомендовал по следующим показателям:
- приемлемый для пациента интервал между процедурами 4–6 недель на курс 3–5 процедур,
- понятный и лёгкий для специалиста уровень работы — гель предусматривает интрадермальное введение,
- быстрый период реабилитации — время визуализации папул, как «депо» препарата, занимает несколько часов при использовании 7 % геля «Коллост»,
- безболезненность введения, пациент чувствует только прокол от иглы,
- возможность работы с разными группами пациентов, включая деформационно-отёчный морфотип, биоматериал не является гидрофильным — в отличие от ГК,
- возможность использовать БТА и «Коллост» за одну процедуру,
- удобная форма выпуска с шагом градации в 0,5 мл, препарат представлен в объеме 0,5, 1,0 и 1,5 мл,
- безопасность — не являясь связанным сшивающими агентами (как в филлерах на основе ГК), «Коллост» представляет собой кроворастворимый препарат, который не может привести к эмболии сосуда, универсальность использования — применяется как для коррекции заломов, так и для диффузной терапии дермы, сокращения кожного лоскута, сглаживания рубцов.
Автор: Кира Филиппова, врач-дерматолог, косметолог, Москва.
Журнал: Облик. Esthetic guide №2(30)
