Применение Er:Yag 2940 Dual mode в терапии постакне
В этой статье описан случай терапии симптомокомплекса постакне у молодого человека 16-ти лет с применением Er:Yag 2940 нм лазера и плазмы, обогащённой тромбоцитами (PRP). Особенностью случая является использование Er:Yag 2940 нм лазера в абляционном и неабляционном режимах в комбинации с инъекционной формой PRP.
Введение
Акне являются самой частой причиной формирования рубцов и других эстетических недостатков кожи лица.
В настоящее время в дерматокосметологии сформировался термин «постакне», который включает в себя целый симптомокомплекс вторичных высыпаний, развившихся в результате эволюции различных форм воспалительных акне. Наиболее частыми проявлениями постакне являются гиперпигментация, патологические рубцы, а также формирование атером и милиумов.
Длительность течения воспалительных акне напрямую коррелирует с риском развития рубцов, которые формируются, по оценкам разных авторов, в 11 – 95 % случаев.
При папуло-пустулезной и узловато-кистозной формах акне постэруптивные изменения кожи наблюдаются у 100 % пациентов.
В современном обществе физическая привлекательность играет одну из главных ролей и позволяет достичь значительно большего успеха как в профессиональной деятельности, так и в личной жизни.
Спектр средств и методов терапии постакне чрезвычайно широк и включает препараты наружного лечения, системные препараты, физиотерапию, пилинги и пр.
В последние годы большое внимание уделяется разработке технологий, основанных на применении физических факторов в лечении кожных заболеваний. При этом аппаратные методы в настоящее время являются не только составляющими, но и нередко основной частью лечебного процесса дерматологических больных. В этом плане представляется перспективным метод высокоэнергетической импульсной лазеротерапии, который с успехом применяется в дерматокосметологии и, в частности, для коррекции рубцовых изменений, пигментных и сосудистых нарушений [4].
Лазерная шлифовка кожи — это современный метод устранения поверхностных дефектов кожи, таких как рубцы, татуировки, кератозы, ксантелазмы, пигментные пятна, невусы. Так как кожа на 77 % состоит из воды, для шлифовки выбираются те лазеры, излучение которых хорошо поглощается водой и, следовательно, кожей.
Энергия и продолжительность лазерных импульсов подбираются таким образом, чтобы излучение полностью поглощалось в верхнем слое кожи. В области поглощения происходит быстрый подъем температуры до нескольких сотен градусов, в результате чего ткань почти мгновенно испаряется. Скорость испарения (вапоризации) настолько высока, что нагретый слой превращается в пар, не успевая отдать тепло в более глубокие слои кожи.
В частности, с 2004‑го года в мире начато применение лазерных аппаратов с возможностью фракционирования лазерного излучения, представляющих собой эрбиевый
(Er:Yag) лазер. Лазерный луч, в отличие от других лазеров, не вызывает абляции ткани, а формирует в коже микротермальные лечебные зоны (МЛЗ) — микроскопические зоны в виде столбиков шириной 50 – 150 мкм, глубиной от 382 до 1359 мкм. Глубина и диаметр МЛЗ определяется энергией лазерного луча, контролируемой врачом в ходе лечения.
Для Er:Yag лазера глубина проникновения абляционного и коагуляционного компонента варьируется в зависимости от технических возможностей лазерной системы. Однако во всех случаях глубина проникновения за одну вспышку меньше глубины залегания базальной мембраны. Количество проходов до базальной мембраны варьируется от 2-х до 4-5-ти, что позволяет дифференцированно выполнять процедуры пилингов, эстетических шлифовок, лазерных дермабразий в зависимости от клинической картины.
Кроме того, необходимо выделить три вида абляционных воздействий:
- «холодная» абляция — физическое явление испарения мягких тканей на глубину проникновения лазера с минимальной (7 мкм) зоной коагуляции;
- «теплая» абляция — физическое явление испарения мягких тканей с зоной коагуляции до 15 мкм;
- «горячая» абляция — физическое явление испарения мягких тканей с зоной коагуляции до 30 мкм.
Реализация феномена холодной абляции возможна только при использовании Er:Yag лазера с длительностью импульса меньше времени тепловой релаксации поверхностных слоев эпидермиса (например, длительность импульса — 100 мкс, время тепловой релаксации ороговевшего эпителия — 250 мкс) и плотности энергии больше абляционного порога (больше 2,5 Дж / см2).
Использование Er:Yag лазера с изменяемой длительностью импульса (100, 300, 600, 1000 мкс) позволяет проводить процедуры, сочетающие абляционный и коагуляционный компоненты, и омолаживающие неаблятивные процедуры, основанные на коагуляционных эффектах, приводящих к сокращению площади кожного лоскута и сверхмощной стимуляции неоколлагенеза в поверхностных слоях дермы.
В ООО «Клиника профессора Юцковской» мы используем Er:Yag лазер (2940 нм) 6‑го поколения MCL-31 (Asclepion Laser Technologist, Germany).
Одним из перспективных достижений медицины в целом и регенеративной медицины в частности стало использование факторов роста для ускорения регенеративных процессов в ране. Наиболее доступным источником получения аутогенных факторов роста являются тромбоциты. Все эти факторы находятся в альфа-гранулах тромбоцитов. Среди них — фактор роста тромбоцитов (PDGF — Platelet Derived Growth Factor), два трансформирующих фактора бета (TGF-β1, 2 — Transforming Growth Factor), инсулиноподобный фактор роста (IGF — Insuline like Growth Factor), эпидермальный фактор роста (EGF — Epidermal Growth Factor), фактор роста фибробластов (FGF — Fibroblasts Growth Factor), эндотелиальный фактор роста, аитигепариновый фактор, фактор активации тромбоцитов.
Аутогенная тромбоцитарная масса стимулирует образование коллагена, ускоряет регенерацию кожи и слизистых, индуцирует рост сосудов, стимулирует быстрое и полноценное образование соединительной ткани, обеспечивает гемостаз, уменьшает боль, снижает риск инфекционных осложнений, способствует достижению наилучших результатов оперативного вмешательства, предотвращает послеоперационные осложнения.
С целью оптимизации терапии пациентов с симптомокомплексом постакне была проведена апробация нового метода, включающего применение Er:Yag 2940 Dual mode в комбинации с инъекционной формой PRP.
Клинический случай
Пациент С., 16 лет. Обратился в ООО «Клиника профессора Юцковской» с жалобами на высыпания на коже лица и декольте. Ранее неоднократно обращался по данному вопросу к дерматовенерологам и косметологам, проводил лечение, но без результата.
Был осмотрен специалистами клиники: дерматовенерологом, эндокринологом и гастроэнтерологом.
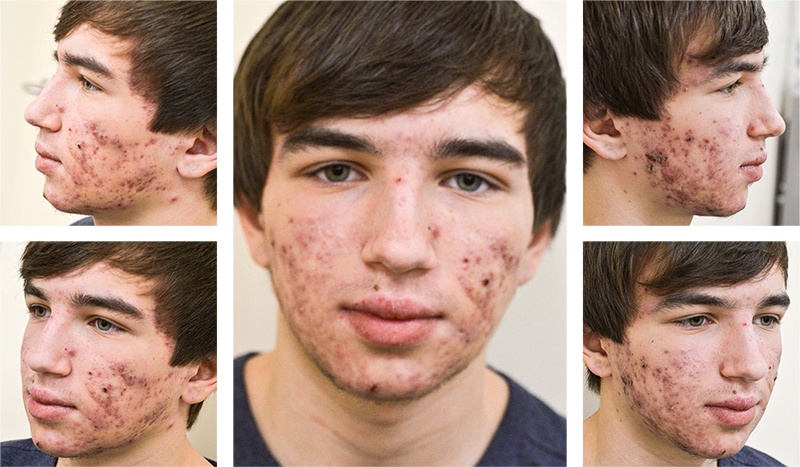
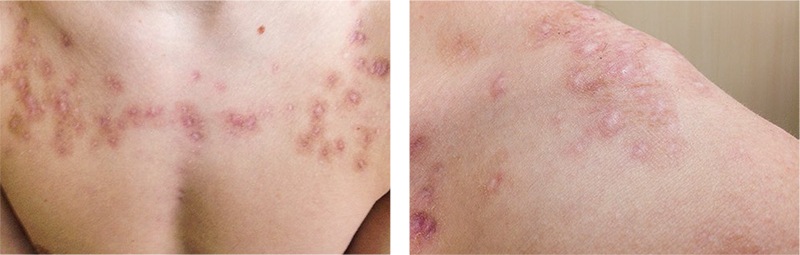
При осмотре: до лечения — в области лица кожные покровы отличаются повышенным салоотделением и присутствием множественных эффлоресценций воспалительного характера, различных размеров, от 0,3 до 0,5 см, в виде папул, пустул с выраженной инфильтрацией застойно-красного цвета. На коже в области нижней челюсти с переходом на кожу щек — кистозно-пустулезные образования, синюшного цвета до 0,5 см размером. На остальных участках определяются очаги застойной эритемы, поствоспалительной гиперпигментации и атрофические рубцы разных размеров, округлой формы. На коже передней поверхности груди и спины на фоне жирной кожи — множество воспалительных папуло-пустулезных элементов, отдельные из них — на инфильтрированном основании, а также гиперпигментированные пятна и атрофические рубцы на месте разрешающихся элементов сыпи.
Проведено комплексное клинико лабораторное обследование, включающее аппаратную диагностику кожи, УЗИ кожи, клинический анализ крови, биохимический анализ крови, гормональный профиль, соскоб кожи на demodex, соскоб кожи для посева с определением чувствительности к антибиотикам, анализ на антитела к лямблиям, анализ на антитела к H. pylori.
Учитывая анамнез заболевания, клиническую картину и данные клинико-лабораторного обследования, был поставлен диагноз — акне 3‑й степени [Рис. 1].
Назначена терапия препаратом «Изотретиноин» («Роаккутан») в дозе 20 мг в сутки. Через 2 месяца терапии доза была увеличена до 40 мг в сутки, а через 4 месяца после начала терапии суточная доза составляла 60 мг.
Через 8 месяцев терапии была достигнута кумулятивная доза — 7200 мг. Во время терапии наблюдались такие нежелательные явления, как хейлит, аллергический «ретиноидный» дерматит, синдром «сухого глаза», ринит.
Использование поддерживающей терапии позволило сократить проявление нежелательных эффектов.
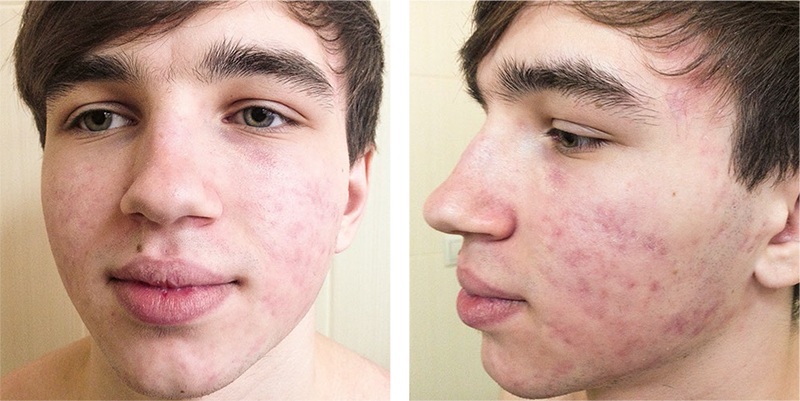
Через 8 месяцев после медикаментозного лечения — кожные покровы и слизистые красной каймы губ сухие, высыпные элементы представлены гиперпигментированными пятнами, атрофическими рубцами. В области левой щеки, ближе к нижнему веку — индурации кожи, застойно-синюшного цвета, размерами 0,3 . 1,0 см [Рис. 2].
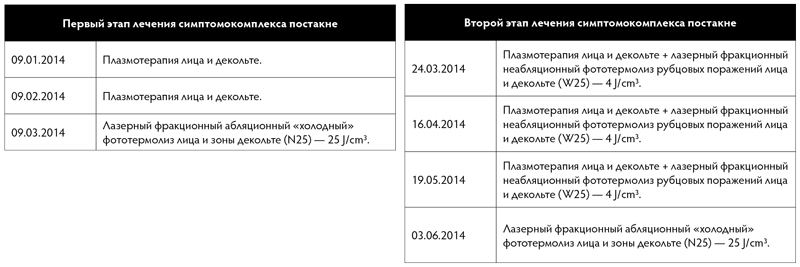
Учитывая наличие симптомокомплекса постакне, было принято решение провести лечение с помощью эрбиевого лазера в сочетании с PRP. Для лазерного лечения выбраны метод «холодной абляции» (длительность импульса — 100мкс, плотность импульса — 3 Дж / см2), позволяющий наиболее деликатно удалить дисфункциональный слой, не вызывая нагревания нижележащих структур, и метод неабляционного фракционного фототермолиза. Для приготовления препарата PRP использовали пробирки Plasmolifting и стандартную методику. Инъекции препарата PRP производили с помощью мезотерапевтической техники иглой 30G, сразу после лазерного неабляционного фототермолиза, за одну процедуру вводилось до 4‑х мл препарата.
Полученные результаты позволяют судить о высокой эффективности процедуры лазерного лечения в комбинированном режиме в сочетании с инъекционной формой PRP.
После первого этапа лечения — на кожных покровах лица, спины и в области декольте папулезные элементы с признаками воспаления, наличием серозных и геморрагических корочек. На месте разрешившихся элементов — гиперпигментированные пятна и атрофические рубцы различных размеров [Рис. 3]. Было принято решение продолжать проводимую терапию.
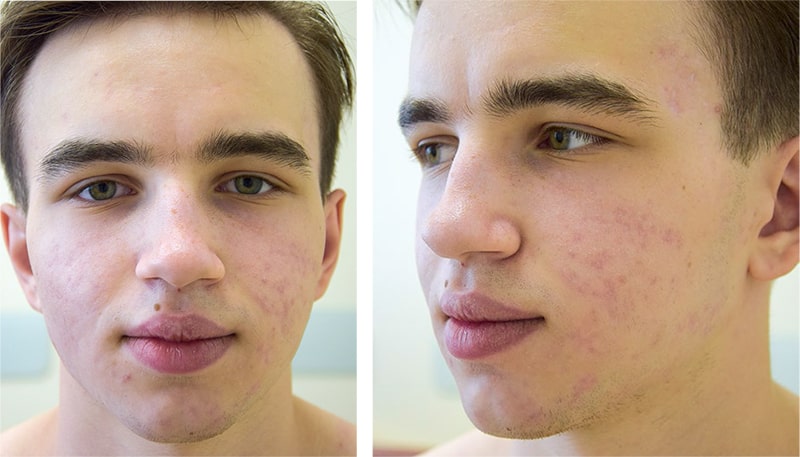
На кожных покровах лица — множественные атрофические рубцы, отмечается положительная динамика [Рис. 4].
Результаты процедур оценены врачом и пациентом как отличные. Полученные результаты позволяют судить о высокой эффективности процедуры лазерного лечения в комбинированном режиме в сочетании с инъекционной формой PRP.
Заключение
Вышеперечисленные варианты коррекции симптомокомплекса постакне признаны дерматологами, но зачастую используются раздельно. Правильный выбор метода терапии, зависящий от индивидуальных характеристик рубца, позволяет добиться хороших клинических результатов. На сегодняшний день невозможно достичь полного регресса постакне изменений кожи, будущее остается за комбинированными методиками, которые позволят добиться наилучших результатов в сравнении с монотерапией.
Авторы: Евгений Лешунов, Александр Юцковский, Анастасия Данилова, Галина Наумчик, Яна Юцковская
Журнал: Облик. Esthetic guide №2(25)
